En cualquier cirugía, siempre existe el riesgo de contraer una infección por microorganismos patógenos, a lo que se le conoce como “infección quirúrgica de la herida”, es la implantación y desarrollo de uno o varios patógenos en un ser vivo, con lo cual se desencadenan los mecanismos de agresión y de respuesta.
Cuando las primeras barreras son rebasadas, los invasores pueden proliferar y agredir, lo que provoca una respuesta integral por parte del organismo invadido. Esa situación tiene mucha importancia en cirugía, porque el operador viola en forma rutinaria las barreras físicas durante las maniobras que le dan acceso al órgano o tejido donde ha de trabajado.
La infección, cuando se presenta, modifica de manera profunda el proceso de regeneración y reparación de los tejidos; los microbios interfieren en la cicatrización y modifican los resultados que se esperan de la cirugía.
Agentes agresores
Grupo piogéno
Se caracterizan por la producción de pus en las lesiones que causa. Incluye los géneros Staphylococcus, Streptococcus y Neisseria, residentes habituales del cuerpo y principales causantes de las infecciones.
Estafilococos
Reside por lo general en la piel y es el causante más frecuente de las infecciones que se observan en las heridas quirúrgicas.

Staphylococcus. aureus
Producen una enzima llamada coagulasa pertenecen y no son residentes habituales, se aloja en forma transitoria en las narinas y en las partes húmedas de la piel de hasta 40% de las personas sanas, quienes sin saberlo actúan como portadores y lo transmiten de una persona a otra.
Es el representante más temido del grupo piógeno, el cual causa más de 75% de las infecciones que se observan en cirugía.
- Tiene componentes que hacen más lenta la migración de las células de defensa, inhiben la fagocitosis y algunas cepas son capaces de vivir en el interior de las células defensoras.
- Produce enzimas, importantes en la invasión y proliferación de las bacterias.
- Variabilidad genética que le permiten adaptarse a los cambios de ambiente y resistencia a lo antibióticos. Como β-lactamasa, la cual inactiva a los antibióticos con anillo lactámico, como la penicilina y las cefalosporinas.
![La bacteria del Staphylococcus aureus - [TotalFood]](https://sofiaespinosa1b.files.wordpress.com/2020/09/image.jpeg?w=310)
Staphylococcus coagulosa negativo
Es causa importante de infecciones intravasculares y de las que se propagan en las prótesis o materiales protésicos que se implantan en todo el organismo con fines fisiológicos y estéticos.
Esta infección poco notoria es más probable en los portadores de cuerpos extraños como prótesis articulares o cardiacas, alambres esternales, marcapasos, derivaciones del líquido cefalorraquídeo, catéteres de diálisis peritoneal o hemodiálisis, así como de dispositivos intravasculares implantados por vía percutánea.
Cuando en estos pacientes aparece drenaje serosanguinolento, eritema, dolor o sensibilidad en el sitio de implantación de una prótesis articular o estética, se debe sospechar que son signos tempranos de infección. En caso de prótesis cardiacas o vasculares la aparición de nuevos fenómenos soplantes, fiebre, inestabilidad de la prótesis o embolización sistémica, son evidencia de endocarditis.

Estreptococos
A diferencia de los anteriores pueden desarrollarse en ausencia de oxígeno, por ello se llaman anaerobios facultativos. Se diferencian porque viven por lo general en partes del organismo humano que le ofrecen hábitat adecuado a sus propiedades metabólicas. Se clasifican según su capacidad para lisar la sangre suspendida en los medios de cultivo en agar o mediante la clasificación serológica de Lancefield.
Expresan en sus membranas la proteína M, utilizada para la identificación bacteriológica, es uno de los factores de mayor virulencia porque parece inhibir la fagocitosis. También secretan productos extracelulares y enzimas que favorecen la virulencia actuando sobre el ácido hialurónico.

Grupo A
Comprendido por Streptococcus pyogenes, siempre es β-hemolítico, y como se aloja en la boca y la garganta se puede inocular en heridas superfi ciales y causar rápidamente infecciones locales invasivas.

Grupo B
Lo comprende Streptococcus agalactiae, habita en el aparato genital femenino y es causante de meningitis neonatal y otros casos de ingreso de bacterias en la sangre.

Grupo D
Comprende varias especies microaerófilas, que por ello viven en el intestino grueso, y tres de ellas se denominan en forma genérica enterococos: Streptococcus faecalis, Streptococcus faecium y Streptococcus durans. Estos gérmenes causan infecciones quirúrgicas cuando penetran en grandes cantidades las heridas cercanas a los tractos genitales, colon y recto.
Streptococcus pneumoniae
Es residente común de la nasofaringe; se han identificado al menos 80 especies, algunas de ellas causantes de infecciones pulmonares, no necesariamente quirúrgicas, a las que se conoce como neumonía. Algunas infecciones por neumococo confieren cierto grado de inmunidad y por ello se han elaborado vacunas específicas.

Neisseria
Incluye bacterias gramnegativas, ovales o esféricas, que se agrupan en pares. Dos especies específicas son patógenas en el humano: N. gonorrhoeae, se produce enfermedad en tracto urogenital, garganta o conjuntiva y se transmite por contacto sexual, y la N. meningitidis.

GRUPO DE ENTEROBACTERIAS
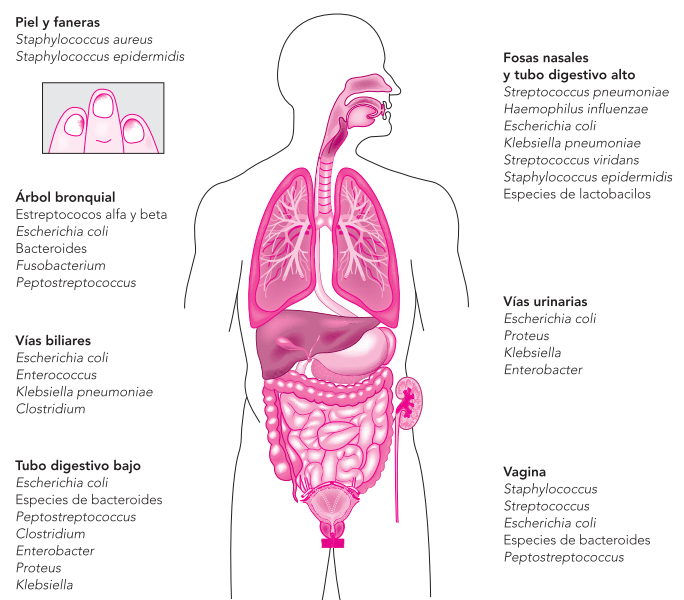
Son organismos gramnegativos que se desarrollan mejor en presencia de aire, pero pueden sobrevivir en anaerobiosis; por lo general viven alojadas en el tubo digestivo o en la vagina sin causar daños, por eso se les llama comensales, pero pueden participar en las infecciones quirúrgicas cuando las condiciones locales o generales del huésped lo propician.
Muestran en su membrana celular características particulares: Klebsiella y Escherichia tienen una cápsula de proteína llamada antígeno K, la cual impide que las células encargadas de la defensa las engloben o las digieran. El antígeno H, se dispone en forma de flagelos y vellos con los que pueden adherirse a las mucosas del medio donde viven. Forman parte de la cubierta celular los lipopolisacáridos y las lipoproteínas conocidos como antígeno O, causantes de su toxicidad.
Escherichia coli
Es el más común de los anaerobios facultativos gramnegativos en el tubo digestivo, así como frecuente protagonista de las infecciones del tracto urinario, vías biliares e infecciones quirúrgicas. A menudo participa en infecciones mixtas en combinación con Bacteroides.
Klebsiella, Enterobacter y Serratia
Klebsiella es un organismo capsulado causante de 10% de las neumonías dentro de los hospitales; en los ultimos años ha sido aislado con frecuencia en cepas resistentes a los antibióticos.

Enterobacter también adquiere importancia porque se han identificado cepas resistentes a las cefalosporinas que causan infecciones quirúrgicas.

Serratia marcescens se encuentra como germen único o asociado a otros en las infecciones originadas en sitios en los que se introducen catéteres para tener acceso a los vasos sanguíneos y dar medicación durante mucho tiempo, o en instrumentaciones de las vías urinarias.
Proteus
Aparece en pacientes que han recibido diversos antibióticos; causa infecciones del tracto urinario que se atribuyen en parte a su capacidad para catabolizar la urea, alcalinizar la orina y fijarse al endotelio urinario.
Pseudomonas
Es un género productor de pigmentos de color verde, azulo amarillo que tienen algunas especies patógenas como Pseudomonas aeruginosa o Bacillus pyocyaneus, agente causal del llamado pus verde de las heridas. La era de la cirugía moderna con la técnica aséptica y los antibióticos casi lo vio desaparecer, porque las defensas naturales son muy efectivas contra el germen en los individuos normales. Sin embargo, puede proliferar en sujetos en los que su propia flora ha sido destruida por el uso indiscriminado de antibióticos; por eso, Pseudomonas ha vuelto a aparecer en las modernas unidades de medicina crítica como una amenaza que contamina los equipos, en especial las tuberías húmedas de los aparatos que se usan para dar soporte respiratorio (ventiladores), a una infección que progresa con rapidez al estado de bacteriemia y, por último, muerte.
GRUPO ANAEROBIO
Requieren bajas tensiones de oxígeno para desarrollarse, pueden sobrevivir más de 72 h en presencia de oxígeno, aunque no se multiplican. Se encuentran en la materia fecal de humanos y animales, en especial de los rumiantes, pero muy rara vez se pueden aislar en las infecciones del ser humano.
Bacterias anaerobias no esporuladas
Bacteroides y Fusobacterium son organismos gramnegativos comensales en la flora de la boca, intestino distal y genitales femeninos. Tienen baja virulencia porque no producen endotoxinas. En las infecciones evolutivas producen gas y olor fétido, que es el resultado de su metabolismo anaerobio, pero siempre se asocian con otros gérmenes, en especial con Escherichia coli.

Bacterias anaerobias esporuladas
Son bacterias grampositivas que tienen forma de bastón que se encuentran en la flora normal del intestino y en los suelos contaminados. Su característica dominante es que producen toxinas bastante nocivas, y tanto C. botulinum como C. tetani causan intoxicaciones más que infecciones. Clostridium perfringens, C. novyi y C. septicum causan mionecrosis. Clostridium septicum y C. difficile causan colitis seudomembranosa.
Clostridium tetani
Clostridium tetani un bacilo anaerobio estricto no encapsulado, grampositivo, cuyas esporas están en el suelo y en las materias fecales, tienen al microscopio la forma de pequeñas raquetas de tenis y cuando se introducen en el organismo pueden germinar y evolucionar a formas vegetativas que producen tetanospasmina y tetanolisina, estas toxinas son metaloproteinasas, que liberadas en la herida se fijan a las terminales periféricas de las neuronas moto ras y se transportan al sistema nervioso central por la sangre y a lo largo de los troncos nerviosos donde bloquean la acción de los neurotransmisores y como resultado del bloqueo se exacerban los reflejos motores. En el sistema simpático actúan de modo similar. Como también se afecta al sistema nervioso autónomo se producen arritmias cardiacas e hipertensión. El periodo promedio de incubación es de 5 a 15 días con mortalidad cercana a 40% por insuficiencia respiratoria.
Síntomas y signos
Son dolor local y hormigueo, seguidos de espasticidad de los músculos de la región, rigidez del cuello y del maxilar, disfagia, irritabilidad y otros signos de ataque al estado general. Más adelante aparece hiperreflexia, se observa un espasmo de los músculos faciales que se conoce desde la antigüedad como risa sardónica o cínica, los músculos maseteros entran en contractura, el enfermo no puede abrir la boca y habla con los dientes apretados, dando otro signo descrito por los clásicos con el nombre de trismus. Todavía en una fase más avanzada, y siempre como respuesta a estímulos menores, se contraen los músculos espinales y abdominales dando una tensión forzada, de modo que el paciente manifiesta una contracción característica de los músculos de los canales vertebrales conocida como opistótonos. El espasmo de la glotis y de los músculos respiratorios suele causar asfixia. El paciente puede tener fiebre o febrícula.

Este padecimiento es prevenible por inmunización activa con toxoide tetánico. Las medidas generales de tratamiento incluyen la hospitalización en áreas de medicina crítica en donde se utilizará sedación, aplicación de fármacos, así como bloqueadores neuromusculares para producir parálisis respiratoria, al mismo tiempo que se asiste al enfermo con ventilación mecánica y se atiende la herida. El tratamiento se complementa con antibioticoterapia para erradicar a los gérmenes productores de la toxina. El antibiótico de elección sigue siendo la penicilina G sódica cristalina por vía endovenosa en dosis de al menos 20 millones diarios divididos en bolos que se aplican cada 6 horas.
Clostridios de la gangrena gaseosa
Produce en las heridas con tejidos desvitalizados el cuadro conocido como mionecrosis o gangrena gaseosa. Participa en especial el Clostridium perfringens, aunque suele encontrarse Clostridium ramosum, Clostridium bifermentans, Clostridium histolyticum, Clostridium novyi entre otros más. Las toxinas que liberan se producen igualmente en condiciones de anaerobiosis y ocasionan necrosis extensa de los músculos y tejidos, así como hemólisis y estado de choque séptico.
Evolución y tratamiento
El cuadro es de aparición rápida, hay fiebre baja y evoluciona pronto a la postración grave del enfermo, con estupor, delirio y coma. La herida se edematiza o se hincha y sus bordes son pálidos. Hay secreción serosa y sanguinolenta, oscura y de mal olor, que es característico de la gangrena, los bordes de la herida toman un color grisáceo y se aprecian vesículas confluentes con infiltración de gas en los tejidos que crepitan a la palpación.
El manejo antibiótico es la penicilina G sódica cristalina en bolos de dos millones cada 3 horas, aunque se pueden usar otros agentes como las tetraciclinas, cloranfenicol, metronidazol y la cefotaxima, que muestran acción in vitro contra los clostridios.
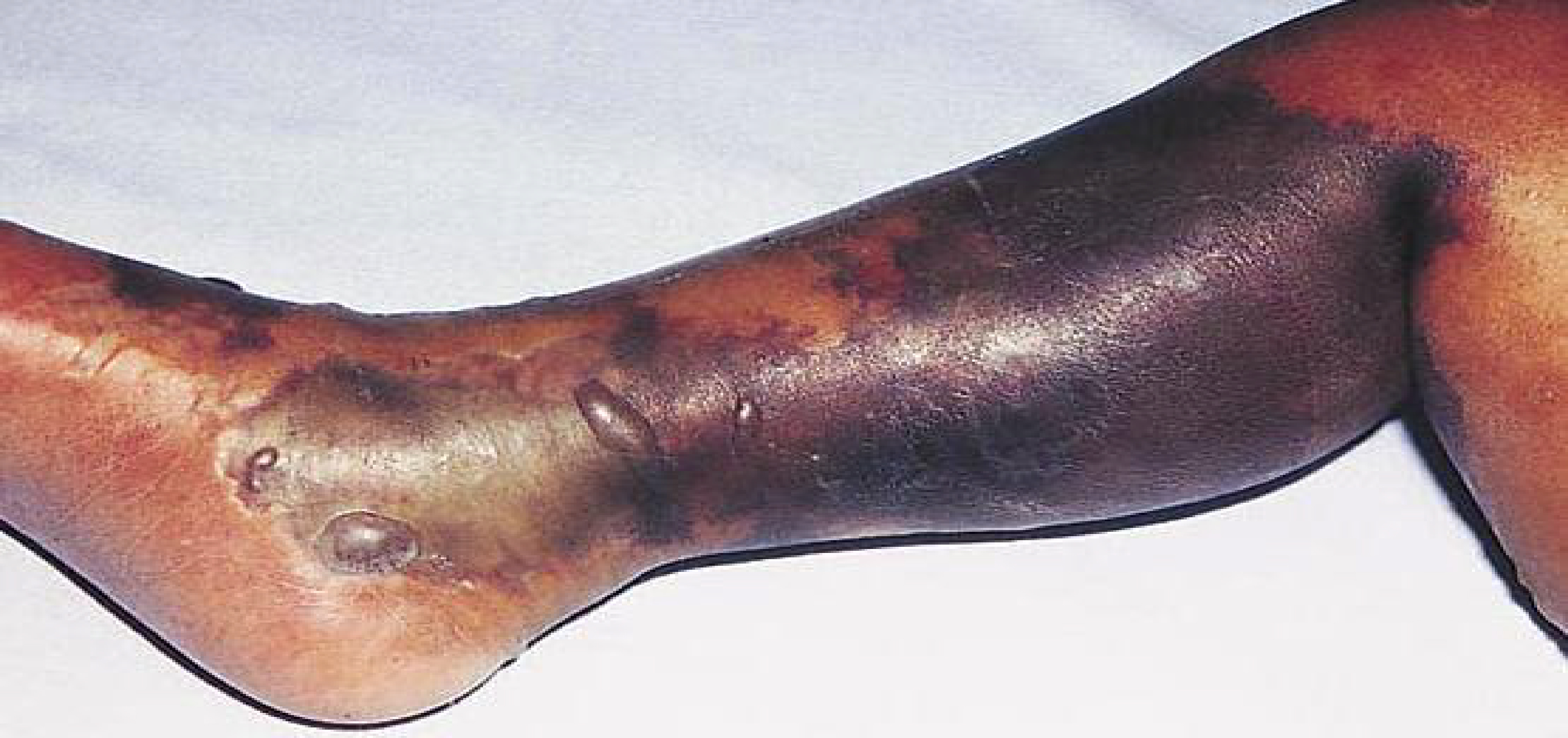
Clostridium difficile
Produce toxinas que causan el padecimiento llamado colitis seudomembranosa, el cual se presenta en pacientes que han recibido antibióticos. El microbio actúa como germen oportunista. La toxina A es la más importante en la génesis del cuadro y la toxina B es determinante en su diagnóstico por laboratorio.
INFECCIONES POR HONGOS
De las miles de especies de hongos que existen, muy pocas son patógenas para el ser humano, y se pueden dividir en tres grupos:
- Las que causan enfermedad por inhalación: como histoplasmosis, blastomicosis, coccidioidomicosis y criptococosis.
- Las que invaden las mucosas y causan candidiasis, aspergilosis y mucormicosis.
- Las que invaden por inoculación los tejidos subcutáneos y originan esporotricosis o micetoma.
Por lo general, las infecciones por hongos que son de interés en cirugía son causadas por agentes que actúan en forma oportunista en pacientes debilitados en quienes los mecanismos normales de defensa están bloqueados o afectados.
Aspergillus
En algunos casos colonizan las vías respiratorias superiores de individuos sanos, pero en los enfermos inmunodeprimidos pueden infectar el oído, los senos paranasales, las órbitas oculares e incluso el cerebro. A veces lesionan los vasos sanguíneos pequeños del pulmón, forman trombos y simulan tuberculosis.
Candida
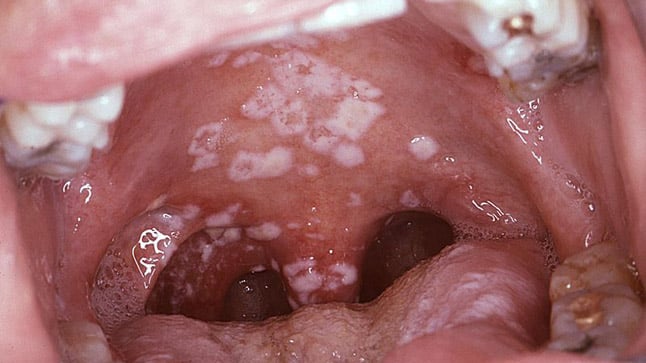
Son habitantes normales de la boca, nariz, faringe y tubo digestivo, lo que dificulta el diagnóstico de la enfermedad. La especie más común es Candida albicans. Se produce cuando existen estados de desnutrición, diabetes mellitus y uso de medicamentos que deprimen la respuesta inmunitaria del huésped.

La candidiasis cutánea afecta las áreas húmedas de la piel, en particular los pliegues. En las mucosas produce placas blanquecinas con ulceraciones. La candidiasis vaginal es común en el embarazo. La candidiasis invasiva se inicia con una sobrepoblación de Candida en las mucosas y puede penetrar a los tejidos e incluso al torrente sanguíneo. Los episodios de entrada a la sangre se conocen como fungemia y, con el tiempo, los hongos se pueden implantar en las estructuras valvulares del corazón ocasionando endocarditis. La diseminación en la sangre puede acompañarse de una infección polimicrobiana.
VIRUS
Son tan pequeños que sólo son visibles al microscopio electrónico; su composición es tan simple que entre sus constituyentes se encuentra un solo tipo de ácido nucleico y, por tanto, tienen que vivir en el interior de otro organismo unicelular o pluricelular. El más temido de los padecimientos virales es la inmunodeficiencia humana, que por sus características epidémicas obliga al control sanitario riguroso, y el riesgo de ser adquirido en una intervención quirúrgica se estima desde 1:40 000 hasta 1:1 000 000 cuando se utiliza sangre o sus derivados.
Virus de la hepatitis
La hepatitis es muy común; se calcula que puede ocurrir hasta en 10% de las personas que reciben transfusiones de sangre.Se conocen varios tipos de virus que causan esta enfermedad: A, B, C, D y E, pero el citomegalovirus y el virus de Epstein-Barr también pueden causarla.
Las hepatitis A y E
Se deben a virus RNA que se adquieren por ingestión de alimentos contaminados con materia fecal, y rara vez afecta a los enfermos quirúrgicos.
La hepatitis B
Es causada por un virus DNA que tiene numerosos marcadores antigénicos en su proteína exterior, y es transmitido por vías parenterales, pero se sabe que se puede adquirir por contacto bucal y sexual. La infección es capaz de conducir a enfermedad con síntomas o sin ellos. Cuando se manifiesta, se aprecia ictericia debida a la presencia de pigmentos biliares en la sangre, debilidad muscular, letargo y mal estado general. La magnitud de las manifestaciones depende del grado de extensión de la infección en el hígado.
La mayoría de los casos se resuelve sin secuelas, pero alrededor de 10 a 15% de los enfermos continúa en una fase persistente o crónica de afección hepática, evidenciada por la presencia de antígenos circulantes.
Las personas más expuestas al riesgo son las que reciben trasplante de órganos, las que son objeto de múltiples transfusiones y se conectan por periodos prolongados a sistemas de riñón artificial.
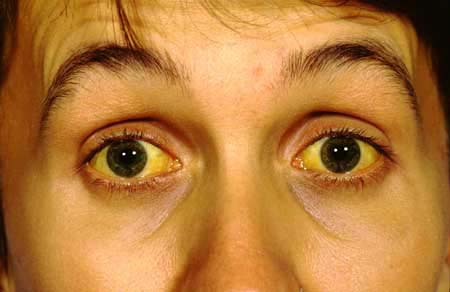
Hepatitis C
Se observa aumento de las enzimas hepáticas y la afección evoluciona a antigenemia crónica de modo muy similar a como sucede en la hepatitis B. La transmisión ocurre a través de los productos de la sangre.
Virus D
No causa la enfermedad cuando se encuentra solo, pero puede actuar como virus coinfectante en la hepatitis B, dando una forma más grave del padecimiento.
Herpesvirus
Causan las infecciones más comunes en los enfermos inmunodeprimidos y en quienes se someten a trasplante de órganos junto con los citomegalovirus, virus Epstein-Barr y varicela zoster. Son más comunes en los periodos de máxima medicación inmunosupresora después del trasplante y en los lapsos en que se realiza control de estados de rechazo.
El citomegalovirus es el agente patógeno más común en la infección viral posterior al trasplante. El germen puede existir en forma latente en los tejidos y reactivarse cuando se deprime el aparato inmunitario; puede infectar casi cualquier órgano, pero es más común en riñón, hígado, pulmón, tubo digestivo y cerebro.

Virus de la inmunodeficiencia humana adquirida
Es causado por un retrovirus humano que infecta a los linfocitos T y produce por este mecanismo inmunosupresión grave. El HIV es miembro de la familia de los virus linfotrópicos. Muchos de ellos parecen haber infectado en forma primaria a otros mamíferos, como felinos y primates. La infección se adquiere vía parenteral o por contacto sexual.
Las manifestaciones clínicas del síndrome son múltiples. La mayoría de los pacientes no muestra síntomas en la infección inicial, pero pueden tener molestias similares a las que produce la mononucleosis infecciosa, como son malestar general, fiebre y linfadenopatía generalizada, exantema macular y trombocitopenia que dura algunas semanas. La seroconversión se presenta entre 8 y 12 semanas después de la inoculación; el tiempo que transcurre entre la infección y el desarrollo clínico de la enfermedad puede ser de 8 a 10 años. En estas condiciones, los pacientes pueden ser víctimas de todo tipo de infecciones, pero la más común es la neumonía ocasionada por Pneumocystis carinii (P. jiroveci) y Mycobacterium avium-intracellulare también se observa esofagitis por Candida y por citomegalovirus.
La exposición al HIV se confirma con la prueba de ELISA y se corrobora con la prueba de Western blot a las proteínas específicas. Se cree que casi todos los individuos infectados llegan a desarrollar enfermedad progresiva hasta la muerte.
PRIONES
Son los primeros agentes transmisibles conocidos que no son bacterias, virus, hongos o parásitos y se consideran como proteínas puras. Los priones son responsables de enfermedades degenerativas como la enfermedad de Creutzfeldt Jakob (CJD) en los seres humanos. Recientemente se han reportado casos aislados de transmisión de la CJD en pacientes a quienes se habían implantado dispositivos intracerebrales.
Formas clínicas más frecuentes de infección quirúrgica
El estudio y tratamiento de las lesiones condicionaron la existencia de toda una rama de la medicina que fue denominada patología externa, y constituyó con ese nombre la ocupación primordial del cirujano.
El enfermo quirúrgico en quien se sospecha infección no puede ser visto con un criterio simplista, sino que debe ser estudiado en forma integral, reunir los antecedentes, las intervenciones quirúrgicas a las que se ha sometido y hacer un cuidadoso examen clínico, revisando de manera atenta los sitios donde el paciente ha sido invadido con sondas, catéteres o drenajes. La información se complementa con los datos de vigilancia fisiológica, de laboratorio general y microbiológico.
INFECCIÓN LOCALIZADA
Celulitis
Es una infección limitada a los tejidos blandos. Puede ser causada por cualquiera de los patógenos en su fase inicial, pero en general se debe a una infección por la flora residente de la piel. El paciente observa la formación de un foco inflamatorio o zona inflamatoria en la que los tejidos enrojecen; aprecia aumento de volumen y la temperatura del sitio inflamado es más alta que la del resto del cuerpo; por lo general siente dolor constante en el sitio de la lesión o se provoca al palparla.
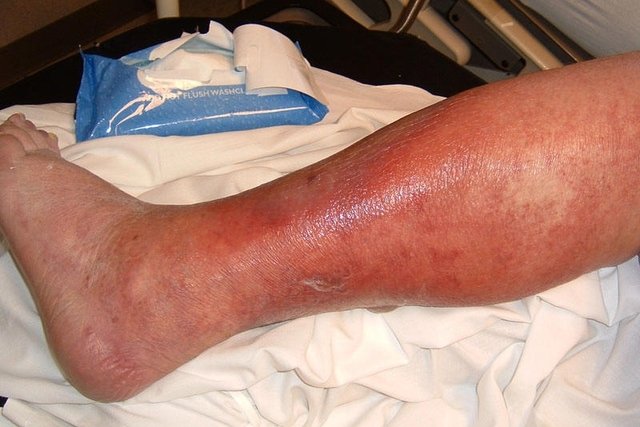
La inflamación en esta fase es inespecífica; por eso, si se califica a toda inflamación o flogosis como de origen bacteriano se puede provocar el uso inadecuado de antibióticos o, lo que es peor, a ejecutar actos quirúrgicos innecesarios o dañinos en esta etapa. Es importante tener en mente que existen padecimientos metabólicos (p. ej., la gota) o circulatorios (p. ej., la flebitis circunscrita), así como numerosos cuadros de alergia o hipersensibilidad que ocasionan inflamación local y no se benefician con ninguna de estas conducta.
Abscesos
El pus se enquista en el interior de una cavidad que es conocida como absceso. La “falsa membrana” del absceso presenta por dentro una capa de leucocitos muertos o vivos y por fuera es un tejido conjuntivo joven que se organiza en un tejido de granulación y que tiene un papel reparador. El absceso está formado por una parte central ocupada por pus, una falsa membrana defensiva de tipo fibroleucocitario, una capa de tejido de granulación y una capa fibrosa defensiva que lo separa de los tejidos sanos.
Llega un momento en que el absceso ejerce una presión reciente sobre la piel y los tegumentos adelgazados se abren y dan salida al pus. El tejido granular completa de manera activa el proceso de cicatrización.

El absceso típico es causado por cocos grampositivos de la especie Staphylococcus aureus, es preciso recordar que el orzuelo, el calazio o chalazión son abscesos, los cuales aparecen en el borde libre de los párpados y son resultado de la inflamación de una glándula de Meibomio o los panadizos, que son infecciones en los dedos —de manera particular en la última falange— y que reciben el nombre de paroniquias cuando afectan el tejido periungueal.
Foliculitis
La foliculitis es la infección de un folículo pilosebáceo con la formación de un pequeño absceso que sólo requiere medidas higiénicas y, quizá, la aplicación de sustancias antisépticas en forma local mientras involuciona.
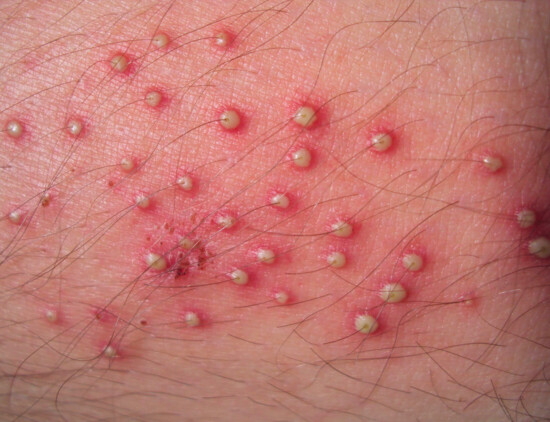
Furúnculo
Se produce cuando la infección alcanza la dermis produciéndose un absceso, el que puede acompañarse de fiebre y afectar el estado general; por lo general, el sustrato está formado por alteraciones en los mecanismos de defensa, diabetes, desnutrición, alcoholismo o inmunodepresión.
El furúnculo se presenta en las zonas de roce, que tienen higiene defectuosa y que producen mucho sudor. Se considera peligrosa la localización en el labio superior porque la infección puede progresar a la vena facial u oftálmica y causar una tromboflebitis séptica del seno cavernoso.
INFECCIONES DE RÁPIDA INVASIÓN
Como ya se mencionó, la evolución favorable depende del tipo de bacteria y de la respuesta de los tejidos; en las infecciones de rápida invasión estos factores res están alterados de modo desfavorable para el huésped.
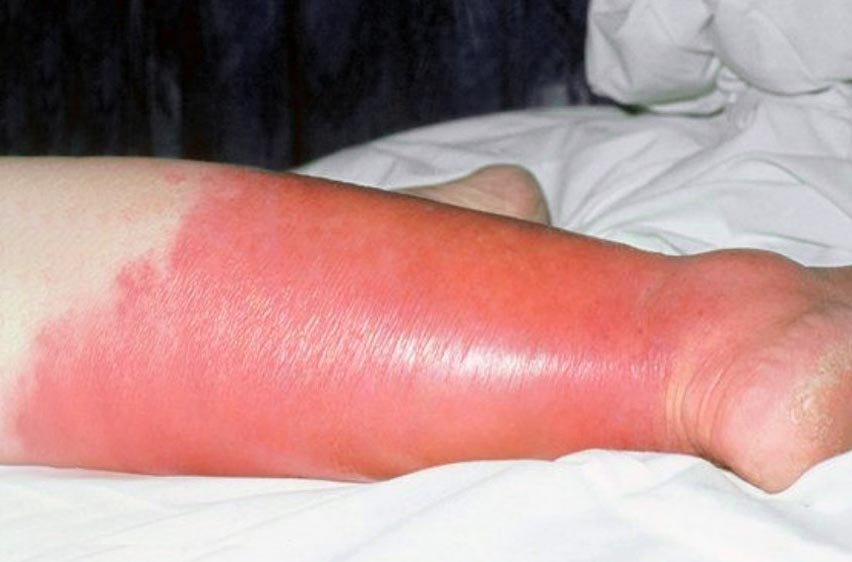
Erisipela y linfangitis
Cuando el agente infectante produce enzimas proteolíticas que destruyen los cementos intercelulares —como en el caso de Streptococcus pyogenes—, se produce una infección superficial de rápido avance para la cual los griegos usaron el nombre de erisipela, misma que se expande en los tejidos causando celulitis e inflamación difusas, en ocasiones incontrolables, que rebasan los mecanismos de defensa y ascienden con rapidez por los trayectos de los vasos linfáticos, y tienen el aspecto de una flama roja ascendente que recibe el nombre de linfangitis.
Infección necrosante
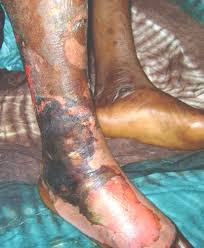
Cuando la infección evoluciona empeorando, puede llegar a producir muerte celular masiva superficial y profunda, se conoce como infección necrosante de los tejidos o gangrena. La necrosis infecciosa de los tejidos puede afectar las fascias musculares y los músculos esqueléticos. La causa bacteriológica no es siempre la misma e, incluso, pueden ser infecciones polimicrobianas o sinérgicas. Además, en algo que complica aún más su clasificación o estudio, puede haber combinaciones de estos tres factores.
Flemones
Infecciones profundas rápidamente invasivas, no limitadas y que afectan los planos blandos, donde causan necrosis con poca formación de pus. En 1924 Meneley y Brewer describieron otra infección invasora del tipo del flemón extenso con esfacelo o muerte de los tejidos superficiales a la que dieron su nombre.
Miositis necrosante
El plano muscular puede resultar afectado por una gran cantidad de padecimientos que van desde las infecciones virales, como la influenza y el dengue, hasta las invasiones parasitarias por Taenia solium y Toxoplasma. Sin embargo, los padecimientos quirúrgicos son resultado de traumatismo con lesiones de los planos blandos infectados, sobre todo por gérmenes residentes o transitorios que invaden los tejidos expuestos.
Los gérmenes anaerobios son invasores secundarios; al presentarse las condiciones de anaerobiosis en los tejidos necrosados por el proceso infeccioso y por la multiplicación de los gérmenes se produce miositis necrosante de invasión rápida, y se liberan las toxinas y los productos del metabolismo anaerobio de estos organismos en los tejidos.
INFECCIONES INTRAABDOMINALES
La infección por contaminación de la cavidad peritoneal se conoce como peritonitis o infección microbiana intraabdominal. de acuerdo con la clasificación etiológica de Schwartz se cataloga como:
Primaria: es ocasionada por inoculación, sea directa o por vía hematógena en los pacientes que tienen gran cantidad de líquido peritoneal por ascitis o por los catéteres intraperitoneales que se usan en la diálisis ambulatoria de los enfermos renales. Infección monomicrobiana que rara vez requiere intervención quirúrgica y su tratamiento consiste en el uso de antibióticos específicos contra el organismo cultivado por espacio de 14 a 21 días.
Secundaria: cuando es resultado de una perforación visceral o inflamación de los órganos intraabdominales. Se trata de infecciones sinérgicas con múltiples especies de bacterias aerobias y anaerobias que actúan en conjunto, entre los cuales los más comunes son E. coli, Klebsiella, Streptococcus, Proteus y Pseudomonas; los anaerobios son Bacteroides fragilis, cocos anaerobios y Clostridium.
Antes en un absceso intraabdominal era obligatorio hacer una exploración quirúrgica e instalar tubos de drenaje. En la actualidad, estos abscesos se pueden delimitar con eficacia mediante la tomografía computarizada del abdomen y es posible drenarlos y canalizarlos por vía percutánea dirigida por el ultrasonograma.

INFECCIONES EN FARMACODEPENDIENTES
Miles de personas cada día se inyectan drogas ilícitas en condiciones no estériles, con diluyentes que pueden ser desde agua simple hasta la saliva, además de que las jeringas que utilizan a menudo son compartidas por varias personas que se hacen punciones subcutáneas o intravenosas sin tomar ninguna precaución. Con el uso de estas sustancias se dan todas las condiciones para la transmisión de padecimientos infecciosos, incluso el SIDA, y se introducen inóculos virales, bacteriológicos y parasitarios que pueden producir infecciones locales y hematógenas.

INFECCIONES POR MORDEDURAS Y RASGUÑOS
Las mordeduras de perros tienen flora mixta constituida por Streptococcus α hemolítico, Staphylococcusspp., Pasteurella multocida, Eikenella corrodens y Capnocytophaga canimorsus y, además, Actinomyces, Fusobacterium, Prevotella y Porphyromonas.

Las mordeduras por ratas y pequeños roedores pueden transmitir Streptobacillus moniliformis y Spirillumminor, una espiroqueta que puede causar una enfermedad conocida como fiebre por mordedura de rata. La fiebre estreptobacilar se presenta de 3 a 10 días después de que la mordedura ha cicatrizado, y se caracteriza por malestar general, escalofrío, dolores musculares, cefalea y, después, aparecen manchas y pápulas en las plantas de los pies y palmas de las manos. Puede complicarse con endocarditis, miocarditis, meningitis, neumonía y abscesos en diversos órganos.
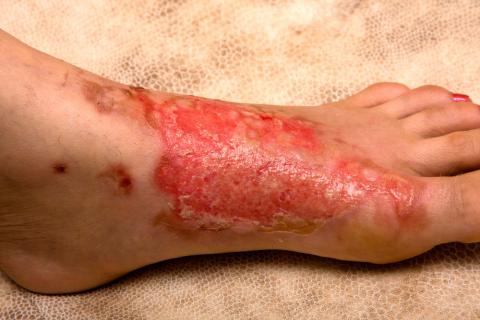
INFECCIONES EN QUEMADURAS
Las quemaduras producen interrupciones extensas de la barrera tegumentaria, con lo cual se permite la entrada de la flora propia del paciente y del hospital donde se atiende. Se llama escara al tejido desorganizado y muerto por la acción de la agresión térmica y que proporciona un medio en el que se multiplican las bacterias que exponen a los tejidos cercanos a la infección local o sistémica.
En la actualidad, los gérmenes que infectan las quemaduras son Candida albicans y Aspergillus e, incluso, el virus herpes simple llega a encontrarse en las quemaduras infectadas.
Las quemaduras extensas interfieren gravemente el sistema inmunitario porque disminuyen los niveles de inmunoglobulina, así como el número y actividad de los linfocitos T, de modo que el paciente quemado está predispuesto a infección.
El cuadro clínico resulta confuso porque la respuesta inflamatoria a la agresión térmica se combina con las que serían las manifestaciones locales de infección y, al mismo tiempo, los síntomas generales quedan ocultos, de modo que no se obtiene diagnóstico preciso de infección sólo con base en la observación clínica. En muchos centros el diagnóstico se basa en el estudio histológico y bacteriológico seriado en intervalos de 48 horas.
BACTERIEMIA Y SEPTICEMIA
“Bacteriemia” indica presencia de bacterias en la circulación sanguínea, pero cuando se complica con manifestaciones de infección sistémica se utiliza el término “septicemia”. Se asocia con un elevado porcentaje de mortalidad en las personas afectadas a pesar del tratamiento enérgico con medicamentos antibióticos. Algunos autores señalan una mortalidad de 25 a 50%.
La bacteriemia transitoria de baja densidad, o de baja magnitud, evoluciona a menudo de manera asintomática. En cambio, la bacteriemia sostenida y de alta densidad se presenta en forma característica con signos de infección sistémica y genera elevaciones de la curva térmica que toman
la forma de picos o de espigas.
INFECCIONES NOSOCOMIALES
Infecciones adquiridas durante la hospitalización o como resultado de ella. Cuando en un paciente que ha estado hospitalizado menos de 48 horas se desarrolla infección, se considera que ya la portaba en estado de incubación antes de su ingreso; en tanto que la infección que se desarrolla 48 a 72 horas después del ingreso se cataloga como adquirida en el hospital.
El germen causante de la mayoría de las infecciones es Staphylococcus aureus.